 До недавнего времени диагноз «Непроходимость маточных труб» приводил в отчаяние многих женщин. Технологии сегодняшнего дня, новая медицинская аппаратура, современные методы диагностики и лечения позволяют утверждать, что гинекологические клиники успешно борются с этим страшным диагнозом, восстанавливают возможность женского организма зачать и выносить ребенка.
До недавнего времени диагноз «Непроходимость маточных труб» приводил в отчаяние многих женщин. Технологии сегодняшнего дня, новая медицинская аппаратура, современные методы диагностики и лечения позволяют утверждать, что гинекологические клиники успешно борются с этим страшным диагнозом, восстанавливают возможность женского организма зачать и выносить ребенка.
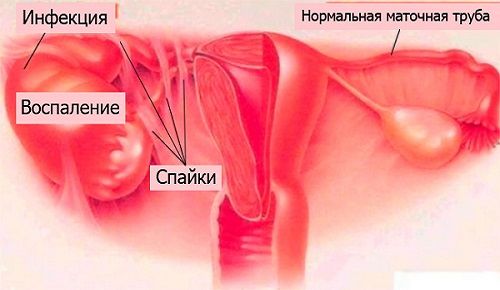
В половине случаев, когда супружеская пара не может зачать ребенка после года половой жизни, у женщин диагностируется непроходимость маточных труб. Причинами патологии оказываются спайки, изменяющие диаметр. Спайки - это шрамы, грубая ткань во внутреннем органе, которая появилась после перенесенных абортов, венерических заболеваний, хронических воспалений яичников, операций брюшной полости и пр. При обращении к врачам по причине ненаступающей беременности, первую диагностику, которую проводят специалисты - обследование женщины на проходимость фаллопиевых труб.
Типы проводимых обследований
Гистеросальпингография (ГСГ)
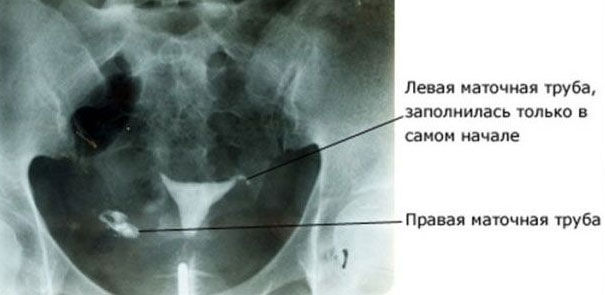 Обследование происходит на рентген аппарате с использованием активного компонента (красящего раствора). Процедура позволяет полностью обследовать состояние полости матки, установить проходимость фаллопиевых труб. С помощью катетера, гинеколог вводит через цервикальный канал активное вещество, которое проникая в маточные трубы, отображается на рентген аппарате визуальной картиной.
Обследование происходит на рентген аппарате с использованием активного компонента (красящего раствора). Процедура позволяет полностью обследовать состояние полости матки, установить проходимость фаллопиевых труб. С помощью катетера, гинеколог вводит через цервикальный канал активное вещество, которое проникая в маточные трубы, отображается на рентген аппарате визуальной картиной.
Методика ГСГ достаточно информативна для диагноста, но имеет ряд противопоказаний. Перед назначением осмотра, женщины проходят УЗИ половых органов, сдают ряд анализов. ГСГ не применяется при беременности и если у пациентки обнаружены следующие проблемы:
- Опухоли, кисты яичников.
- Риск маточного кровотечения.
- Заболевания мочевой системы (цистит в стадии обострения).
- Гипертиреоз.
- ОРВИ, грипп.
- Тромбофлебит ног.
Период подготовки к процедуре ГСГ длится 7 дней, в течение которых женщина должна исключить медикаментозную контрацепцию, включая вагинальные свечи и аэрозоли. Перед процедурой специалисты могут порекомендовать принять обезболивающее, чтобы убрать болезненные симптомы во время введения катетера. При обследовании, у 70% женщин, не принимавших медикаментов, болезненных ощущений не наблюдалось. Во время вливания жидкости, в 30% случаев пациенты описывали тянущие симптомы в матке.
Методика ГСГ считается высокоэффективной, поскольку наглядно показывает состояние полостей маточных труб. Облучение при этом минимальное. Тем не менее желательно планировать беременность, спустя минимум месяц после прохождения ГСГ.
Гидросонография (эхогистеросальпингография)
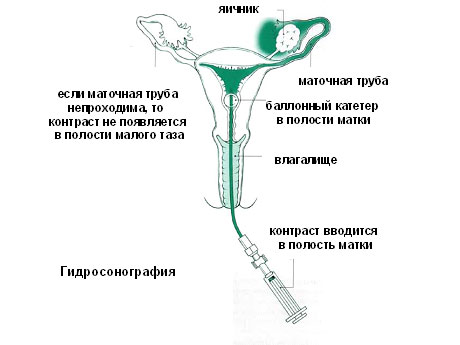 Чаще всего обследование гидросонографии назначается пациенткам, которым нельзя проводить процедуры ГСГ. Гидросонографию не назначают, если высок риск маточного кровотечения, острые воспалительные процессы в половых органах. Перед назначением процедуры берут анализ крови и микрофлоры влагалища.
Чаще всего обследование гидросонографии назначается пациенткам, которым нельзя проводить процедуры ГСГ. Гидросонографию не назначают, если высок риск маточного кровотечения, острые воспалительные процессы в половых органах. Перед назначением процедуры берут анализ крови и микрофлоры влагалища.
Методика считается безболезненно, это отмечают и 80% пациенток. Назначают процедуру на 7-8-й день менструального цикла. Длительность обследования занимает от 30 минут.
Лапароскопия
Данная методика относится к числу оперативных и проводится для подтверждения первичного диагноза. Здесь используют прокол брюшины специальным инструментом и введение приборов оптики. Подготовительный этап схож с операционным, процедура предполагает использование общего наркоза. Процедура редко назначается как диагностическая. Одновременно с диагностикой проходит устранение проблемы (непроходимости трубы).
Лапароскопия, как кардинальный метод лечений назначается после всех уточняющих процедур и назначается в сложных клинических случаях.
Фертилоскопия
Методика считается несложной оперативной процедурой, которая проводится под местным (или общим наркозом). Производится небольшой разрез влагалища, вводится контрастный физраствор. Фаллопиевы трубы выпрямляются, и врач видит состояние органа. Методика фертилоскопии используется для диагностики бесплодия, связанной не только с непроходимостью фаллопиевой трубы.
Подготовительные процедуры занимают не более трех дней. Перед операцией проводят УЗИ, ЭКГ, берут общий анализ крови, анализ микрофлоры кишечника и влагалища.
Пертубация
Данный метод основан на движении углекислого газа. С помощью аппарата под давлением в маточную полость подают определенное количество углекислого газа. Распределение газа по фаллопиевым трубам вызывает определенные параметры шума, по этим показателям врач определяет степень проходимости, размер внутреннего диаметра трубы, наличие спаек и их размер.
Единственная опасность пертубации несоблюдение величины давления, которое подается в матку. При высоком давлении может произойти нарушение структуры фаллопиевой трубы и трещина. После данного типа обследования пациенты могут испытывать дискомфорт в течение нескольких дней и незначительные боли в области грудного отдела.
Смотрите видео
Выбор методики
Выбирая метод диагностики непроходимости, лечащий врач учитывает общее состояние здоровья пациента, перенесенные заболевания, состояние эндокринной и сердечно-сосудистой систем. Для диагностики используются все типы обследования. Гинеколог, наблюдающий женщину некоторое время, может выбрать ту методику, которая наиболее полно определит клиническую картину состояния репродуктивной системы для эффективного лечения.
Лечение
Для лечения непроходимости используют консервативное лечение и оперативное вмешательство. После постановки диагноза в приоритете стоит консервативное лечение. Если причиной непроходимости трубы стала инфекция или воспалительные процессы назначается курс антибактериальной терапии. Гормональные сбои нарушают сосудистую систему маточной трубы, происходит смыкание ее стенок. Лечение нормализует гормональный фон, поэтому заключение эндокринолога является важным для постановки окончательного диагноза.
Оперативное вмешательство используется в тяжелых случаях. Наиболее популярным методом является лапароскопия (как разновидность: лапаротомия и реконструкция), т.к. считаются наиболее эффективными при лечении.
Читайте также:

