Миомой (фибро- или лейомиомой) называется доброкачественная опухоль в стенке или шейке матки, имеющая множество очагов. Ее размеры варьируются от нескольких миллиметров до нескольких сантиметров в диаметре. Причина возникновения узлов – гормональный сбой, для которого характерен повышенный уровень эстрогенов. Поэтому заболевание в основном проявляется у женщин репродуктивного возраста. Проявления миомы характеризуются постоянными болями внизу живота, дискомфортом во время интимной близости, обильными кровотечениями, нарушением менструального цикла. Если своевременно не решить проблему, в дальнейшем она чревата осложнениями – бесплодием, спайками, сдавливанием соседних органов, тканей. Путей борьбы с новообразованиями два – оперативное и неоперативное (медикаментозное) лечение. Как правило, применяются хирургические методы. Они позволяют устранить опухоли и их очаги, а также предотвратить их дальнейшее распространение. Для удаления миом может назначаться полостная операция или лапароскопия.
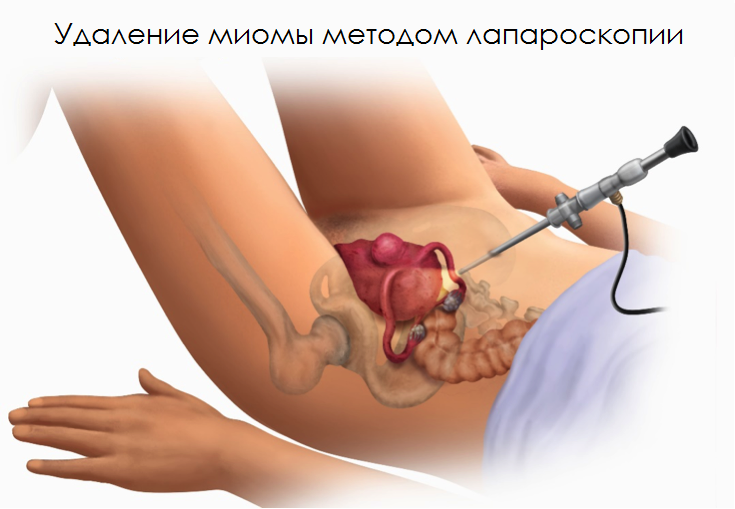
Лапароскопия – современная, малоинвазивная методика, позволяющая избавить пациентку от миом при минимальных повреждениях наружных тканей брюшной полости. Выполняется посредством специального оборудования – лапароскопа, состоящего из трубок различного диаметра, системы подсветки и линз, передающих четкое, хорошо освещаемое цветное изображение органов на экран. Преимущества процедуры:
- минимальный косметический дефект после вмешательства – препарирование проводится путем точечного введения трубок, диаметром 5-10 мм;
- минимум повреждений и дискомфорта, короткий период восстановления;
- практически нет потери крови, точность введения трубок, безопасность для других органов;
- низкий процент осложнений и рецидивов после вмешательства;
- полное сохранение функциональности репродуктивной системы, способности к деторождению.
Виды лапароскопии
В зависимости от задач, на решение которых направлена лапароскопия, она бывает:
-
Диагностическая. Практикуется для осмотра органов БП (брюшной полости), когда нужно уточнить диагноз при бесплодии, «остром животе», прочих проблемах. Обычно данный этап предшествует оперативному вмешательству. При миоме лапароскопия не бывает диагностической, только оперативной.
Разновидностью диагностической является трансвагинальная гидролапароскопия. Она используется при осмотре органов малого таза, проверке проходимости маточных труб. Суть методики заключается в выполнении прокола во влагалище с последующим введением в брюшную полость специального раствора, расправляющего или подкрашивающего ткани, что улучшает видимость. Затем аналогичным способом вводится камера, с помощью которой врач оценивает состояние репродуктивной системы. Проводится под анестезией. - Оперативная. Предполагает удаление новообразований в БП либо коррекцию процессов (при наличии спаек в области малого таза). Посредством лапароскопии выполняется весь комплекс гинекологических операций, в том числе экстирпация матки.
- Контрольная. Необходима для проверки эффективности после хирургического вмешательства. Прибегают к контролю, когда имело место послеоперационное лечение эндометриоза гормональными препаратами и необходимо оценить состояние пациентки, а также спрогнозировать беременность.
В зависимости от ситуации и характера выявленных в ходе обследования паталогий, лапароскопия бывает экстренной и плановой.
Показания к лапароскопии
Малоинвазивная методика подходит не всем женщинам, что зависит от индивидуальных особенностей организма, строения, кровоснабжения матки, вида, структуры, размера узлов, вероятности осложнений. Поэтому назначает лапароскопию врач. Показания к лапароскопии:
- субсерозные (подбрюшинные) узлы, на тонкой ножке или вросшие плотно в ткань;
- большие новообразования, размером свыше 7 см;
- интенсивное увеличение узлов;
- анемия вследствие маточных кровотечений, спровоцированных опухолями;
- самопроизвольные аборты, бесплодие, вызванное наличием миом;
- постоянные боли в области таза, дисфункция других органов малого таза, ущемленных новообразованиями.
Большинство специалистов склонны считать, что наблюдать за развитием узлов и применять консервативные методики лечения бесполезно. Как показали многочисленные исследования, опухоли, невзирая на лечение, будут расти, появляться новые очаги. Поэтому целесообразно проводить операцию сразу, удалив все узлы, а после провести гормонотерапию. Это даст возможность пациентке сохранить способность к деторождению. Что касается женщин не детородного возраста, малоинвазивная техника позволит сохранить матку, что избавит от психологической травмы из-за ее отсутствия. Если сохранение органа невозможно, лапароскопия поможет эффективно и с минимальными повреждениями наружной брюшной стенки выполнить операцию. Также она поспособствует скорейшему восстановлению после процедуры.
Противопоказания
Несмотря на безопасность техники лечения, она имеет ряд противопоказаний:
- тяжелые заболевания почек, печени, сердечнососудистой системы;
- инфекции различного характера, в том числе ИППП (проводится операция только после полного выздоровления женщины);
- сахарный диабет, не поддающийся медикаментозной коррекции;
- проблемы с гемостазом, высокий риск кровотечений;
- онкология, рак шейки матки, эндометрия, подозрение недоброкачественности узлов;
- наличие сильных спаечных процессов в брюшной полости и маточных трубах;
- ожирение;
- большой процент узлов внутри стенок матки, устранение которых не повлияют на восстановление детородной функции.
Смотрите видео о хирургическом лечении миомы матки
Определенные риски есть, когда узлы расположены по задней поверхности матки или между листками ее широкой связки. Они плохо просматриваются, к тому же растущие новообразования могут изменить расположение сосудов, поэтому существует вероятность сильного кровотечения из-за повреждения хирургом крупной артерии.
Еще пару лет назад в списке противопоказаний было наличие опухолей более 10 см, но современная медицина уже нашла решение данной проблемы. Благодаря применению медоборудования, способного измельчить ткани и органы любого размера, лапароскопия помогает бороться даже с большими миомами, диаметром до 17 см, а также удалять матку.
Что касается спаек и ожирения, данные противопоказания относительны и решение о проведении малоинвазивного вмешательства принимается индивидуально. С целью минимизации влияния других противопоказаний на исход процедуры, важно правильно подготовить к ней пациентку. Многое зависит от профессионализма врача, качества диагностики, проведения профилактических мероприятий для предотвращения кровотечений.
Как проходит лапароскопия
За пару месяцев перед оперативным вмешательством назначается прием гормональных препаратов, направленных на сокращение роста миомы. Если узел больших размеров, проводится эмболизация сосудов, упрощающая проведение лапароскопии и снижающая риск кровотечения. Также пациентка сдает анализ мочи, крови (общий, на биохимию, свертываемость), делает флюорографию, УЗИ органов малого таза и брюшной полости, сдает цитологическую пробу (берется со стенок шейки матки). В возрасте от 45 лет обязательно показана ЭКГ.
За несколько дней до операции (максимальный период – до 10 дней) женщину осматривает гинеколог – пальпирует узлы, определяет их расположение, размеры. Берет мазок из цервикального канала и шейки матки на атипичные клетки, а также анализ на наличие половых инфекций. Еще раз проводится УЗИ. После гинеколога осмотр проводится терапевтом, который должен дать разрешение на операцию.
В назначенный день пациентка приходит к хирургу, который изучает результаты анализов, заключение гинеколога, терапевта, чтобы определить, возможно ли плановое выполнение оперативного вмешательства. Накануне перед лапароскопией делается клизма. После 18:00 запрещено принимать пищу и пить воду.
В день операции пациентку консультирует анестезиолог, пишет назначение. Чтобы исключить тромбоэмбологические осложнения, на ноги накладывается эластичная повязка.
Проведение оперативного вмешательства
Лапароскопия проводится под общим наркозом, длится от 40 мин. до 2 часов. В живот вводится троакар, нагнетающий углекислый газ, приподнимающий стенку брюшины и улучшающий видимость оперируемого участка. Затем устанавливается второй троакар, оснащенный светодиодом и камерой. После хирург вводит еще 2 трубки-троакара (всего их 4). Через них посредством эндоскопического инструмента рассекаются спайки, разрезаются ткани над узлом, извлекается образование, запаиваются сосуды, накладываются швы. Порядок проведения манипуляций может отличаться на усмотрение хирурга. Если миомы крупные и через трубку извлечь их невозможно, используется морцеллятор – измельчающий прибор, который вводится вместо троакара. Таким образом, вся операция проводится через 4 прокола без дополнительных надрезов. По окончании вмешательства отверстия зашиваются, дезинфицируются, изолируются салфетками, пропитанными стерилизующим составом. Дренаж не нужен.
Оптимальное время проведения операции – период между 15 и 25-м днем цикла.
Послеоперационный период
Обычно лапароскопия проходит без осложнений, а небольшие швы (до 1 см диаметром) заживают быстро. Обработка надрезов выполняется ежедневно. Если все хорошо, их снимают уже через неделю. Вставать и двигаться пациентке НУЖНО на следующий день после операции. Это предотвращает застойные явления в тканях и органах, появление спаек, парез кишечника. Также разрешено принимать легкую жидкую пищу. Для облегчения болевого синдрома назначаются противовоспалительные препараты и анальгетики. Если есть риск инфицирования, врач выписывает антибиотик. При предрасположенности пациентки к тромбозу назначается клексан, гепарин, другие антикоагулянты.
Восстановление проходит быстро, большинство пациенток на 4-й день выписывают. Швы затем снимают в поликлинике. Первые полгода после операции запрещены физические нагрузки, а последующие 2-3 года следует избегать подъема тяжестей свыше 10 кг. Полезно максимум движения. Для профилактики запоров, вздутия, в послеоперационный период рекомендуется придерживаться диеты, употреблять кисломолочные продукты, отказаться от крепкого чая, кофе, не злоупотреблять овощами, фруктами, бобовыми. Первый месяц показан полный половой покой, пока не заживут внутренние рубцы.
Первая менструация появляется спустя 30 дней, но может и позже, что связано с перенесенным стрессом, приемом гормонов, поэтому показана консультация гинеколога, УЗИ. Планировать беременность после удаления миомы можно через год, предварительно посоветовавшись с лечащим врачом.
Беременность после лапароскопии
Читайте также:

