Кондиломой или генитальной бородавкой, называют поражение кожных покровов, в том числе слизистых, доброкачественными образованиями, напоминающими конус с заостренной верхушкой. Обычно они вырастают группами, от 3 штук. Цвет – телесный или розоватый, на ощупь – мягкие. Размер бородавок варьируется от 1-2 мм до сантиметра в диаметре. Их появление провоцирует вирус папилломы человека (ВПЧ), передающийся исключительно половым путем. Встречаются генитальные бородавки преимущественно на половых органах и в области ануса. Реже – во рту и подмышечных впадинах. У женщин образования могут располагаться около входа во влагалище, на половых губах, в шейке матки. У мужчин – на половом члене, в том числе на его головке, в мочеиспускательном канале. Они опасны, так как могут переродиться в онкологию.
Причины возникновения у мужчин и женщин
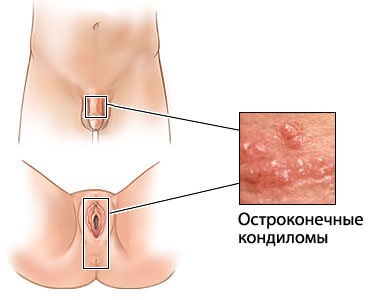 Появление остроконечных кондилом вызывает ВПЧ. Заражение происходит через соприкосновение слизистых, чаще при сексуальном контакте. Вирус проявляется не сразу. С момента инфицирования может пройти несколько месяцев и даже лет. Активация происходит на фоне ослабленного иммунитета или других благоприятных факторов. В результате вирус начинает активно размножаться, нарушая жизненные процессы в пораженных клетках кожи, слизистых, и вырастают кондиломы.
Появление остроконечных кондилом вызывает ВПЧ. Заражение происходит через соприкосновение слизистых, чаще при сексуальном контакте. Вирус проявляется не сразу. С момента инфицирования может пройти несколько месяцев и даже лет. Активация происходит на фоне ослабленного иммунитета или других благоприятных факторов. В результате вирус начинает активно размножаться, нарушая жизненные процессы в пораженных клетках кожи, слизистых, и вырастают кондиломы.
Но приобрести ВПЧ можно не только через половой контакт. Передается он также бытовым путем, через полотенца, постельное белье, сантехнику. Так, часты случаи заражения детей в детских садах. Сказывается пользование общими горшками, унитазами. В ряде случаев ВПЧ заражаются новорожденные в процессе прохождения родовыми путями.
Методы удаления
Для лечения остроконечных кондилом могут применяться следующие методики:
- прижигание жидким азотом или криодеструкция;
- удаление посредством кислотных составов;
- выпаривание лазером (абляция);
- хирургическое удаление;
- электрокоагуляция, озонотерапия, дарсонвализация (воздействие высокочастотным импульсным током), радиоволны.
Наиболее распространенные способы удаления кондилом – криодеструкция, хирургия, радиоволны и лазер. Они надежные и могут проводится в условиях поликлиники. Лечение проводится местно. Применяя одну из техник, врач устраняет пораженные ткани. Что касается самого вируса в организме, процедура на него никак не влияет, поэтому существует вероятность повторных проявлений. Чтобы ее минимизировать, назначаются препараты, направленные на повышение иммунитета. Обычно для этого используются интерферон-содержащие препараты.
Удаление кондилом может проходить в несколько посещений. Это связано со спецификой вируса, а также тем фактом, что очаги, находящиеся на момент процедуры в инкубационном периоде, невозможно идентифицировать. Так, спустя некоторое время после прижигания, остроконечные кондиломы могут появится на других участках.
Осложнения
Как правило, образования убираются быстро, безболезненно и без оперативного вмешательства. В зависимости от участка расположения и количества кондилом, процедура занимает от 20 минут до часа. Методики, применяемые для лечения – щадящие, поэтому серьезных осложнений не бывает, но дискомфорт присутствует. Так, после прижигания возможны:
- неприятные ощущения на обработанных участках, легкая болезненность;
- жжение при ходьбе, соприкосновении с бельем (при удалении кондилом на гениталиях, в области ануса);
- болезненные ощущения во влагалище, а также при мочеиспускании, дефекации;
- после прижигания бывает кровоточивость, бесцветные выделения, но это проходит через 7-10дней и считается нормальным явлением.
Если выделения не прекратились через две недели, приобрели неприятный запах, стали коричневого или желтого цвета, это говорит об инфекции и воспалительном процессе. Поэтому необходимо срочно обратиться к лечащему врачу.
Реабилитационный период обычно длится около месяца. На это влияет способ удаления кондилом и физиологические особенности пациента. Так, в среднем после криодеструкции процесс заживления занимает 1-2недели, после электрокоагуляции – 14 дней, химиотерапии – 7-14 дней, радиоволнового удаления – до 10 дней, прижигания лазером – от 10 дней до 2 недель. Дольше всего регенерируются ткани после хирургического лечения – 20-30 дней.
Рекомендации в послеоперационный период
 После удаления остроконечных кондилом пациент должен придерживаться рекомендаций врача, что важно для успешного заживления ранок и исключения рецидива. Обязательно медикаментозное лечение, направленное на уничтожение бактериальной микрофлоры и повышение иммунитета. Параллельно назначаются витаминные комплексы и другие профилактические мероприятия. К ним относится использование наружных средств местного действия – спреи, гели, растворы, мази. Они дезинфицируют обработанные участки, способствуют заживлению и уничтожают пораженные вирусом клетки, находящиеся в стадии «сна».
После удаления остроконечных кондилом пациент должен придерживаться рекомендаций врача, что важно для успешного заживления ранок и исключения рецидива. Обязательно медикаментозное лечение, направленное на уничтожение бактериальной микрофлоры и повышение иммунитета. Параллельно назначаются витаминные комплексы и другие профилактические мероприятия. К ним относится использование наружных средств местного действия – спреи, гели, растворы, мази. Они дезинфицируют обработанные участки, способствуют заживлению и уничтожают пораженные вирусом клетки, находящиеся в стадии «сна».
Чтобы не травмировать поврежденную слизистую, запрещается применять для обработки спиртовые растворы, зеленку, йод, перекись. Вместо них обычно выписывают спреи, мази, свечи с хлоргекседином, антибактериальную мазь Банеоцин.
Гигиена интимных зон. В послеоперационный период важно соблюдать правильную интимную гигиену:
- подмываться 3-4 раза в день, используя специальные средства, НЕЛЬЗЯ пользоваться обычным мылом, руки перед процедурой обязательно вымыть;
- вытираться каждый раз чистым полотенцем или использовать одноразовое;
- чтобы в ранку не попала микрофлора из ануса, движения при подмывании должны быть направлены спереди назад, таким же движением подтираться после дефекации;
- тампоны использовать не рекомендуется, если иначе нельзя, менять их нужно через два часа.
Вести половую жизнь можно только по окончании реабилитационного периода и полного заживления ранок. Первое время рекомендуется использовать барьерные контрацептивы. Если во время акта возникли неприятные, болезненные ощущения, период воздержания нужно продлить и обратиться к врачу.
Беременность допускается после полного восстановления поврежденных участков. Также следует выждать 2-3 месяца, чтобы исключить вероятность повторных проявлений.
Читайте также:

